Czy dokumentacja medyczna jest zgodna z wymaganiami NFZ? Najważniejsze zasady
Czy dokumentacja medyczna w Państwa placówce odzwierciedla przebieg leczenia, czy jedynie spełnia obowiązki formalne?
W praktyce braki w dokumentacji są najczęściej ujawniane dopiero w trakcie kontroli, gdy ich uzupełnienie nie jest już możliwe.
Dokumentacja medyczna stanowi podstawę oceny prawidłowości udzielonych świadczeń. Jej niekompletność może prowadzić do zakwestionowania świadczeń przez płatnika oraz utrudniać obronę w przypadku roszczeń pacjentów. Dlatego przygotowaliśmy wytyczne dotyczące prowadzenia dokumentacji medycznej, ze szczególnym podkreśleniem roli w ambulatoryjnej opiece specjalistycznej (AOS), które w prosty sposób porządkują najważniejsze zasady.
Najważniejsze zasady w praktyce
Analiza dokumentacji medycznej wskazuje, że nieprawidłowości wynikają najczęściej z braku jednolitych standardów jej prowadzenia. Dlatego skupiliśmy się na tym, co rzeczywiście ma znaczenie w codziennej pracy lekarza.
Każda dokumentacja indywidualna w AOS powinna zawierać:
- dane podmiotu leczniczego (nazwa, adres, kody resortowe, REGON, komórka organizacyjna),
- dane pacjenta (imię i nazwisko, PESEL lub dokument tożsamości, data urodzenia, płeć, adres),
- dane osoby udzielającej świadczenia (imię i nazwisko, tytuł zawodowy, PWZ, autoryzacja, podpis),
- opis świadczenia i procesu leczenia (rozpoznanie, przebieg wizyty, zalecenia, leki z dawkowaniem, dokumenty),
- informacje dodatkowe (np. zgody, upoważnienia, sposób udostępnienia dokumentacji).
W praktyce to właśnie te podstawowe elementy najczęściej są pomijane lub niepełne, co skutkuje niezgodnością dokumentacji z przepisami. Szczególną uwagę należy zwrócić na kompletność oznaczenia podmiotu (częstym błędem jest brak nazwy jednostki przy podanym kodzie), autoryzację wpisów oraz szczegółowy opis procesu leczenia. Dokumentacja powinna w sposób jednoznaczny odpowiadać na pytanie: co zostało wykonane, na jakiej podstawie i jakie były dalsze zalecenia. Brak któregokolwiek z tych elementów może skutkować zakwestionowaniem świadczenia zarówno pod względem formalnym, jak i rozliczeniowym.
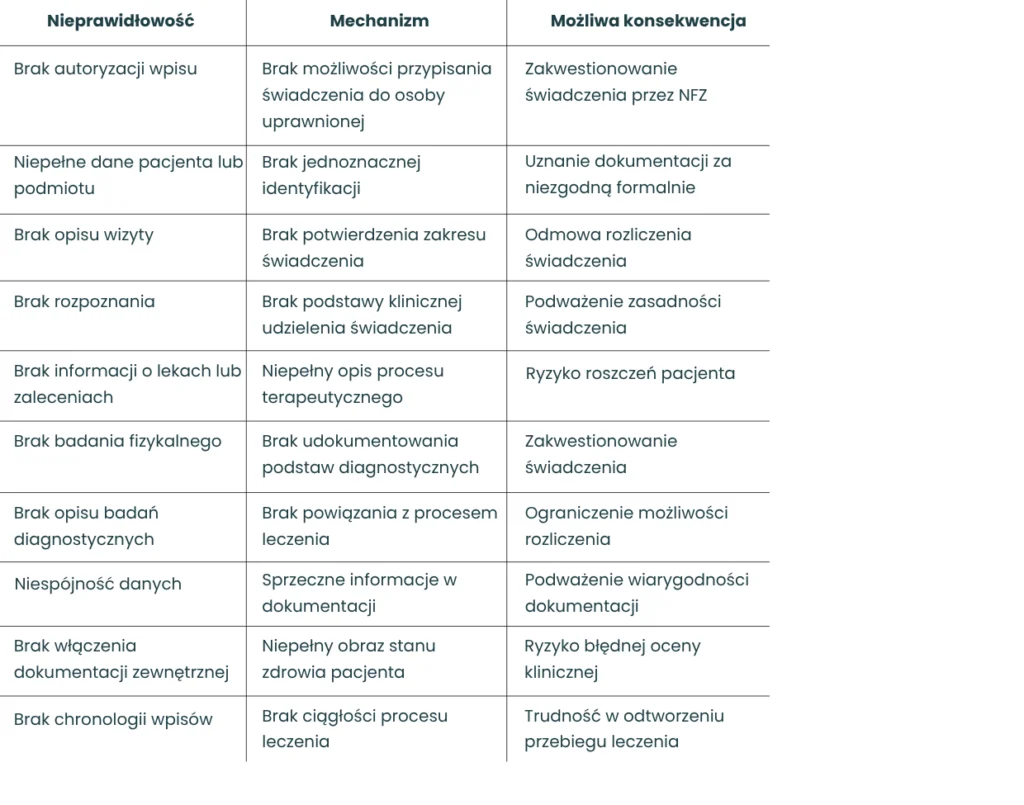
Najczęstsze nieprawidłowości, które widzimy w praktyce
W trakcie analiz dokumentacji medycznej powtarzają się te same schematy:
- brak autoryzacji wpisów,
- brak informacji o przyjmowanych lekach,
- brak opisu badań diagnostycznych,
- brak badania fizykalnego,
- brak zaleceń po wizycie,
- niespójność danych (np. różne informacje w obrębie jednej karty),
- brak włączenia do dokumentacji indywidualnej innej dokumentacji udostępnionej przez pacjenta.
Co istotne, są to uchybienia, które mogą skutkować zarówno zakwestionowaniem świadczeń przez płatnika, jak i problemami w przypadku roszczeń pacjentów.
Audyty dokumentacji medycznej – jak pracujemy w MBRK
Prawidłowe prowadzenie dokumentacji medycznej ma istotne znaczenie dla oceny jakości udzielanych świadczeń, bezpieczeństwa prawnego podmiotu oraz prawidłowości rozliczeń z płatnikiem publicznym.
W związku z tym w MBRK prowadzimy audyty dokumentacji medycznej – zarówno przekrojowe, jak i ukierunkowane na konkretne obszary (np. podstawowa opieka zdrowotna, ambulatoryjna opieka specjalistyczna).
Celem audytu nie jest wyłącznie wskazanie błędów, a zidentyfikowanie ryzyk i wdrożenie rozwiązań, które poprawiają jakość dokumentacji. W ramach audytu analizujemy m.in.:
- zgodność dokumentacji z obowiązującymi przepisami,
- kompletność i chronologię wpisów,
- rzetelność opisu procesu diagnostyczno-terapeutycznego,
- poprawność oznaczeń (pacjent, podmiot, personel),
- zgodność dokumentacji z zasadami rozliczeń świadczeń.
Wyniki audytu przedstawiamy w formie przejrzystego raportu, który zawiera zarówno część analityczną, jak i praktyczne rekomendacje. Każdorazowo wskazujemy konkretne nieprawidłowości, ich potencjalne konsekwencje (w tym ryzyka rozliczeniowe i prawne), a także proponujemy możliwe do wdrożenia rozwiązania organizacyjne i systemowe. Naszym celem jest nie tylko diagnoza problemu, ale przede wszystkim wsparcie podmiotu w jego trwałym wyeliminowaniu.
Co zyskuje podmiot leczniczy?
Prawidłowo przeprowadzony audyt dokumentacji medycznej pozwala uporządkować procesy wewnętrzne, zwiększyć bezpieczeństwo prawne oraz ograniczyć ryzyko zakwestionowania świadczeń przez płatnika publicznego. W praktyce oznacza to również poprawę jakości komunikacji w zespole medycznym, większą przejrzystość wpisów oraz lepszą organizację pracy lekarzy.
Dodatkową wartością jest możliwość dostosowania dokumentacji do wymogów kontrolnych, nie tylko wynikających z przepisów, ale także z praktyki ich interpretacji przez NFZ. To właśnie ten element często decyduje o powodzeniu lub niepowodzeniu kontroli.
Dlaczego warto działać wcześniej?
Doświadczenie pokazuje, że braki w dokumentacji medycznej najczęściej ujawniają się dopiero w momencie kontroli. Wówczas jednak możliwości działania są już ograniczone. Wdrożenie odpowiednich standardów i procedur na wcześniejszym etapie pozwala uniknąć korekt finansowych, sporów oraz konieczności wprowadzania zmian w trybie pilnym.
Jeśli chcą Państwo sprawdzić, czy dokumentacja w Państwa placówce spełnia wszystkie wymagania – zapraszamy do kontaktu.
Przeprowadzimy audyt i wskażemy obszary wymagające optymalizacji przed ewentualną kontrolą.
Najczęstsze nieprawidłowości w dokumentacji medycznej i ich konsekwencje: